Escucha este post:
Aunque la osteoporosis a menudo se detecta tras una fractura o en una prueba médica, hoy sabemos que la salud ósea se puede cuidar desde edades tempranas y que, cuando aparece la enfermedad, existen estrategias eficaces para frenarla y reducir sus consecuencias.
¿Qué es la osteoporosis?
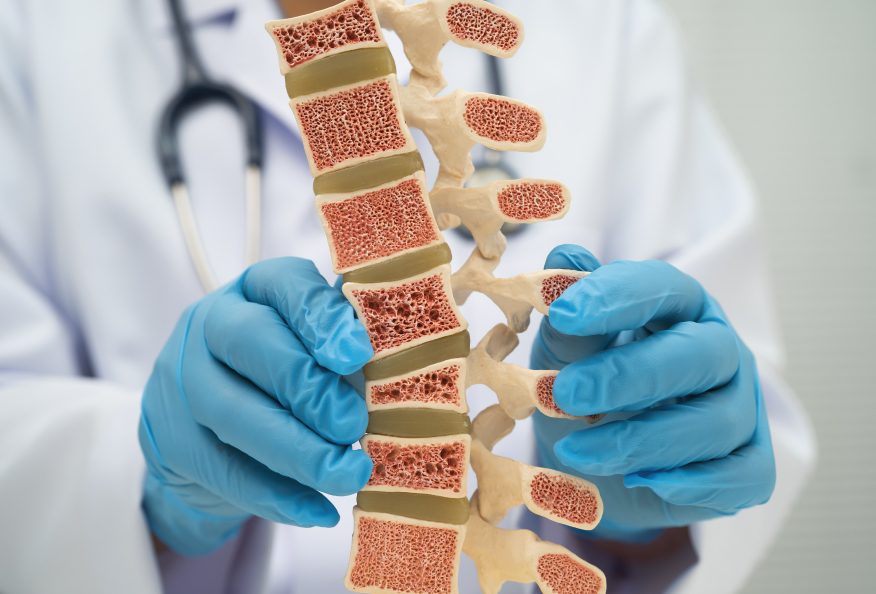
La osteoporosis es una enfermedad metabólica del hueso caracterizada por una disminución de la masa ósea y un deterioro de la estructura interna del hueso. Dicho de forma sencilla: el hueso pierde densidad y calidad, se vuelve más poroso y frágil, y resiste peor los golpes o las cargas habituales del día a día. Como consecuencia, aumenta el riesgo de fracturas, incluso ante traumatismos mínimos o caídas sin gran altura.
Esto se debe a que nuestro esqueleto no es una estructura rígida e inmutable. A lo largo de la vida, el hueso está en constante renovación mediante dos procesos que se alternan: la destrucción del hueso viejo y la formación de hueso nuevo. En condiciones normales, ambos procesos están equilibrados. El problema aparece cuando este equilibrio se rompe y la pérdida de hueso supera a su formación durante un periodo prolongado.
En torno a los 30-35 años alcanzamos lo que se conoce como el pico de masa ósea, es decir, la máxima cantidad de hueso que tendrá nuestro esqueleto. A partir de ahí, comienza una pérdida lenta y progresiva que forma parte del envejecimiento natural. En la osteoporosis, este proceso se acelera de forma patológica.
El impacto de la osteoporosis
La osteoporosis es una enfermedad ósea “silente” que suele pasar desapercibida hasta que aparece su consecuencia más grave: la fractura por fragilidad. En España, se estima que unos tres millones de personas conviven con esta patología y que cada año se producen unas 300.000 fracturas relacionadas con la fragilidad ósea, lo que equivale a más de 780 fracturas al día, según advierten desde la Fundación Española de Reumatología.
A pesar de esta elevada incidencia, la enfermedad continúa estando infradiagnosticada e infratratada: solo algo más de un tercio de las personas que sufren una fractura reciben tratamiento específico para la osteoporosis, lo que incrementa el riesgo de nuevas fracturas y de pérdida de autonomía.
Los datos epidemiológicos también confirman que la osteoporosis es más frecuente a partir de los 50 años y que afecta especialmente a las mujeres. Según el último estudio de la Fundación Española de Reumatología, más de la mitad de la población mayor de 50 años presenta osteopenia y aproximadamente una de cada diez personas osteoporosis, porcentaje que asciende hasta casi una de cada cuatro mujeres mayores de 65 años, el grupo con mayor riesgo de fractura.
Causas de la osteoporosis
La masa ósea depende de múltiples factores: edad, sexo, genética, actividad física, alimentación, hormonas y hábitos de vida. Cuando alguno de estos elementos se desequilibra durante un periodo prolongado, el proceso natural de renovación del hueso se altera y la pérdida de masa ósea puede acelerarse.
Entre las causas más frecuentes de osteoporosis están las siguientes:
- Envejecimiento natural. A partir de los 30-35 años, cuando se alcanza el pico máximo de masa ósea, comienza una pérdida progresiva y fisiológica de hueso. Con el paso de los años, la capacidad del organismo para formar hueso nuevo disminuye, mientras que el proceso de destrucción ósea se mantiene, lo que favorece un balance negativo y una mayor fragilidad esquelética.
- Menopausia y disminución de estrógenos. En las mujeres, la caída brusca de los niveles de estrógenos tras la menopausia acelera la pérdida de masa ósea. Estas hormonas tienen un papel clave en la protección del hueso, por lo que su descenso explica que la osteoporosis sea más frecuente y aparezca antes en mujeres que en hombres.
- Uso prolongado de corticoides. Es una de las causas más habituales de osteoporosis secundaria, ya que estos fármacos interfieren en la formación de hueso nuevo, aumentan su destrucción y reducen la absorción de calcio, incrementando el riesgo de fracturas, incluso en personas jóvenes.
- Enfermedades inflamatorias crónicas, reumáticas, endocrinas, hepáticas o renales. La artritis reumatoide, algunas enfermedades autoinmunes, trastornos tiroideos, enfermedades hepáticas o la insuficiencia renal crónica, pueden alterar el metabolismo óseo. En muchos casos, el propio proceso inflamatorio, los cambios hormonales asociados o los tratamientos necesarios contribuyen a una pérdida acelerada de densidad ósea.
- Tabaquismo y consumo de alcohol. Fumar se asocia a una menor densidad mineral ósea y a un mayor riesgo de fracturas, aunque los mecanismos exactos no estén del todo claros. El alcohol, cuando se consume en exceso de forma crónica, tiene un doble efecto negativo: debilita el hueso y aumenta el riesgo de caídas, lo que multiplica la probabilidad de fracturas.
- Ingesta insuficiente de calcio y vitamina D. El calcio es un componente esencial del hueso y la vitamina D es imprescindible para su correcta absorción. Una dieta pobre en estos nutrientes o unos niveles bajos de vitamina D, frecuentes en personas con escasa exposición al sol, dificultan el mantenimiento de una masa ósea adecuada y favorecen la pérdida progresiva de densidad.
- El sedentarismo o la inmovilización prolongada. El hueso necesita estímulos mecánicos para mantenerse fuerte. La falta de actividad física, especialmente de ejercicios que impliquen carga o impacto moderado, reduce la formación ósea. De forma similar, la inmovilización prolongada, por ejemplo, tras una cirugía, una enfermedad neurológica o periodos largos de reposo, acelera la pérdida de masa ósea en poco tiempo.
Fases de la osteoporosis
Aunque muchas personas piensan en la osteoporosis como algo uniforme, en realidad existe una evolución progresiva de la pérdida ósea y distintas etapas que vale la pena mencionar.
En una primera fase puede aparecer la osteopenia, que se considera una disminución de la densidad ósea mayor de lo normal para la correspondiente edad del paciente, pero que aún no alcanza los criterios diagnósticos de osteoporosis. En términos técnicos, la densitometría ósea muestra un T-score entre -1 y -2,5, un valor que compara la densidad de los huesos con la de un adulto joven sano y que ayuda a evaluar el riesgo de fracturas. No es una enfermedad en sí misma, pero sí una señal de alerta: el hueso ya está perdiendo densidad y conviene actuar.
Cuando el T-score es igual o inferior a -2,5, se habla de osteoporosis densitométrica. En este punto, el riesgo de fractura es mayor, aunque muchas personas siguen sin presentar síntomas.
Por último, se habla de osteoporosis establecida cuando, además de la baja densidad ósea, ya se ha producido una o más fracturas por fragilidad. Estas fracturas marcan un antes y un después, ya que incrementan en gran medida el riesgo de nuevas fracturas en el futuro.
Cómo se diagnostica la osteoporosis
La prueba fundamental para diagnosticar la osteoporosis es la densitometría ósea (DXA), que mide la densidad mineral del hueso, sobre todo en la columna lumbar y el fémur. Es una exploración sencilla e indolora que permite detectar la pérdida de masa ósea y estimar el riesgo de fractura, incluso antes de que esta ocurra. Según las recomendaciones, deberían someterse a esta prueba las personas mayores de 65 años y aquellas con factores de riesgo o antecedentes de fracturas.
El diagnóstico se completa con una valoración clínica global, que incluye antecedentes personales y familiares, hábitos de vida y, en muchos casos, análisis de sangre para descartar causas secundarias y evaluar los niveles de vitamina D. Además, herramientas como el FRAX permiten calcular el riesgo de fractura a diez años, combinando datos clínicos y densitométricos, lo que facilita una toma de decisiones más ajustada a cada paciente.
Tratamiento de la osteoporosis: reducir el riesgo de fractura
El objetivo principal del tratamiento de la osteoporosis es reducir el riesgo de fracturas y preservar la calidad de vida. El abordaje suele ser integral e incluye:
- Medidas generales
Una alimentación equilibrada rica en calcio, la práctica regular de ejercicio físico adaptado, evitar el tabaco y el consumo excesivo de alcohol, y reducir el riesgo de caídas son pilares fundamentales en todas las fases de la enfermedad.
- Calcio y vitamina D
Las necesidades de calcio varían según la edad y el sexo, pero muchos adultos requieren entre 1.000 y 1.500 mg diarios. Esta cantidad puede obtenerse a través de la dieta (lácteos, frutos secos, legumbres, pescados con espina, verduras de hoja verde) o mediante suplementos, siempre bajo supervisión médica.
La vitamina D es esencial para la absorción del calcio y se obtiene principalmente gracias a la exposición solar. Cuando existe déficit, es habitual recurrir a suplementación.
- Tratamiento farmacológico
La elección del fármaco depende del riesgo individual de fractura. Existen tratamientos antirresortivos, que frenan la pérdida de hueso; osteoformadores, que estimulan la formación de hueso nuevo, y tratamientos con efecto dual. En pacientes con riesgo muy alto o fracturas recientes, las guías clínicas recomiendan estrategias de tratamiento secuencial y un seguimiento estrecho.
En los últimos años, además, se han desarrollado unidades de prevención secundaria de fracturas que coordinan el seguimiento de pacientes que ya han sufrido una fractura por fragilidad para evitar nuevas lesiones.

Vivir con osteoporosis: consejos prácticos
Convivir con osteoporosis no significa renunciar a una vida activa. Por ello, la Sociedad Española de Reumatología ha elaborado un decálogo con recomendaciones para mantener la autonomía y reducir el riesgo de fracturas:
- Aumentar la ingesta de calcio: consumir lácteos, frutos secos, legumbres, vegetales de hoja verde y pescados con espinas.
- Exposición solar moderada: exponerse durante 10-20 minutos diarios a la luz solar directa para favorecer la síntesis de vitamina D.
- Alimentos ricos en vitamina D: incluir pescado azul, huevos y productos enriquecidos con vitamina D.
- Dieta equilibrada y nutritiva: proteínas adecuadas, frutas, verduras, vitaminas K y B, magnesio y zinc para mantener huesos y músculos.
- Ejercicio físico: caminar, ejercicios de fuerza, estiramientos y entrenamientos de equilibrio, adaptados a cada persona.
- Mejorar la postura y el equilibrio: actividades como el Tai Chi, el yoga o los ejercicios de equilibrio reducen caídas y tropiezos.
- Hogar seguro: eliminar obstáculos, usar alfombras antideslizantes, buena iluminación y calzado adecuado.
- Revisar medicamentos: controlar fármacos que puedan afectar al equilibrio, como sedantes o algunos antihipertensivos.
- Evitar el tabaco y el alcohol: ambos aumentan el riesgo de pérdida ósea y caídas.
- Consultar al médico tras cualquier fractura, incluso si parece leve, para prevenir nuevas lesiones y ajustar el tratamiento.
Cuida tu salud con HM Hospitales
Los equipos de Reumatología y Traumatología de HM Hospitales ofrecen una atención integral y personalizada para pacientes con artritis reumatoide, artrosis, lupus, espondilitis anquilosante, fibromialgia, osteoporosis y otras patologías autoinmunes e inflamatorias. Cuentan con tecnología de vanguardia para un correcto diagnóstico y tratamiento, así como con protocolos terapéuticos actualizados para mejorar la calidad de vida de los afectados, tanto desde el punto de vista médico, como con recomendaciones para realizar modificaciones pertinentes del estilo de vida.
Recuerda que este artículo tiene un fin divulgativo y no sustituye a una consulta médica. Ante cualquier duda, pide cita con el especialista adecuado.