En general, la caída del cabello suele vivirse con inquietud, y cuando ocurre de forma repentina y en zonas bien delimitadas, el impacto emocional puede ser aún mayor. La alopecia areata es un buen ejemplo: aparece sin previo aviso, afecta con frecuencia a personas jóvenes y su evolución es impredecible. Sin embargo, existen opciones terapéuticas para afrontarla.
¿Qué es la alopecia areata?
La alopecia areata es una enfermedad inflamatoria del folículo piloso de origen inmunológico y no cicatricial caracterizada por la pérdida súbita de pelo en zonas localizadas o extensas. Al no destruir el folículo, existe la posibilidad de recuperar el cabello, aunque la evolución es variable e impredecible en cada paciente.
Este tipo de alopecia es la más frecuente, solo por detrás de la alopecia androgenética, estimándose que cerca del 2% de la población desarrollará alopecia areata a lo largo de su vida. Afecta por igual a hombres y mujeres, y puede aparecer a cualquier edad, aunque es más frecuente en personas jóvenes.
Según el Libro Blanco de la Alopecia Areata en España, existen dos picos claros de incidencia de la alopecia areata: uno en la infancia y adolescencia y otro en la edad adulta temprana, entre los 30 y 40 años. Aproximadamente, el 20% de los casos se dan en edad pediátrica y se calcula que hasta el 40% de los pacientes presentan su primer episodio antes de los 20 años. No obstante, en la mayoría de los casos la enfermedad aparece antes de los 40 años y es poco habitual que surja por primera vez después de los 60.
Síntomas de la alopecia areata
Entre los principales síntomas de alopecia areata se encuentran:
- Pérdida de pelo en parches bien delimitados. Se inicia con la aparición brusca de una o varias placas redondeadas u ovaladas sin pelo, generalmente en el cuero cabelludo. Estas zonas suelen tener un borde nítido y contrastan claramente con el cabello sano circundante.
- Aspecto normal de la piel afectada. A diferencia de otras enfermedades del cuero cabelludo, la piel de las zonas alopécicas suele verse normal o solo ligeramente enrojecida. No hay cicatrices, descamación intensa ni dolor, lo que ayuda a diferenciarla de otras causas de caída del cabello.
- Progresión variable de la caída del cabello. En algunos pacientes la alopecia se limita a una o dos placas pequeñas que se mantienen estables o incluso se repueblan de forma espontánea. En otros, la pérdida de pelo progresa y puede afectar a zonas más amplias del cuero cabelludo o extenderse a otras zonas pilosas.
- Diferentes variantes clínicas según la extensión y localización. En función de cómo y dónde aparece la caída del pelo, se distinguen varias formas clínicas:
- Alopecia areata en parches: placas únicas o múltiples en el cuero cabelludo.
- Alopecia total: pérdida completa del pelo del cuero cabelludo.
- Alopecia universal: pérdida del pelo del cuero cabelludo, del vello facial y del resto del cuerpo.
- Alopecia ofiásica: caída del cabello en la zona occipital y temporal, con un patrón en “diadema”.
- Ofiasis inversa (sisaifo): afectación central del cuero cabelludo, respetando laterales y nuca.
- Alopecia areata difusa: caída generalizada del cabello, con disminución notable de la densidad.
- Alopecia barbae: pérdida de pelo en la barba o el bigote, habitualmente en parches bien definidos.
- Signos de actividad de la enfermedad. Mediante la exploración dermatológica y la tricoscopia pueden identificarse signos que indican que la enfermedad está activa. Entre ellos está la aparición de pelos en “signo de exclamación”, más estrechos en la base; puntos negros (restos de pelo fracturado) o efluvio anágeno.
- Afectación de las uñas. Algunas personas presentan alteraciones ungueales que pueden acompañar o incluso preceder a la caída del pelo. Entre las más habituales se encuentran:
- Traquioniquia (uñas ásperas y frágiles).
- Estrías longitudinales.
- Lúnula roja.
- Onicomadesis u onicólisis, en casos más avanzados.
¿Por qué aparece la alopecia areata?
La causa exacta de la alopecia areata todavía no se conoce por completo, pero existe un amplio consenso en que se trata de una enfermedad autoinmune. En condiciones normales, el folículo piloso goza de lo que se denomina “privilegio inmunitario”, una especie de protección frente al sistema inmunitario. En la alopecia areata, este privilegio se pierde.
Las investigaciones apuntan a que determinadas células del sistema inmune, especialmente los linfocitos T CD8+, liberan sustancias inflamatorias como el interferón gamma, lo que altera la tolerancia inmunitaria del folículo piloso, expone autoantígenos y desencadena el ataque inmunológico que provoca la caída del pelo.
No obstante, es importante subrayar una idea clave sobre sus posibles causas: el estrés no es la causa de la alopecia areata, aunque sí puede actuar como un desencadenante en personas predispuestas a ella. De hecho, la enfermedad puede aparecer en recién nacidos y lactantes, una población en la que el estrés psicológico no explica el origen del problema.
Factores de riesgo: ¿Quién tiene más probabilidades de desarrollarla?
Aunque la alopecia areata puede aparecer en cualquier persona, independientemente de su edad o sexo, existe una serie de factores que aumentan la probabilidad de desarrollarla o que influyen en cómo evoluciona la enfermedad a lo largo del tiempo. Estos factores no actúan de forma aislada, sino que suelen combinarse entre sí.
- Antecedentes familiares de alopecia areata. Según el Libro Blanco de la Alopecia Areata en España, entre un 10% y un 20% de los pacientes con alopecia areata tiene algún familiar afectado, lo que refuerza la idea de una base hereditaria.
- Historia familiar de enfermedades autoinmunes. No solo es relevante que existan antecedentes de alopecia areata, sino también de otras patologías autoinmunes. La presencia de enfermedades como tiroiditis autoinmune, vitíligo, psoriasis o diabetes tipo 1 en familiares cercanos se asocia a un mayor riesgo, lo que apunta a mecanismos inmunológicos compartidos.
- Predisposición genética específica. Se han identificado determinados genotipos, como el HLA-B14, que parecen estar relacionados tanto con el riesgo de desarrollar alopecia areata como con su evolución. Este componente genético ayuda a explicar por qué aparece solo en algunas personas expuestas a los mismos factores ambientales.
- Factores desencadenantes. En personas con predisposición genética hay factores que pueden actuar como detonantes del primer episodio o de recaídas posteriores, como acontecimientos vitales traumáticos o estresantes, episodios de estrés agudo, posibles infecciones, toxinas o factores ambientales que alteren el equilibrio del sistema inmunitario.
- Factores no determinantes. Existen algunas creencias populares sobre el posible origen de este tipo de alopecia, como por ejemplo que podría deberse al déficit de hierro, al embarazo o a la vacunación. Sin embargo, estos factores no parecen aumentar el riesgo de desarrollar alopecia areata ni de empeorar de forma demostrada su pronóstico.

¿Cómo se diagnostica la alopecia areata?
El diagnóstico de la alopecia areata se basa en la observación directa y en la elaboración de una historia médica detallada del paciente, para lo que se le pregunta por el inicio de la caída del cabello, la velocidad de progresión, la presencia de episodios previos y la existencia de antecedentes familiares de alopecia areata u otras enfermedades autoinmunes. También se tiene en cuenta si el paciente sufre o ha sufrido patologías asociadas, como enfermedad tiroidea, dermatitis atópica o vitíligo, así como el impacto emocional que está teniendo la pérdida de pelo.
A continuación, se realiza una exploración física minuciosa, no solo del cuero cabelludo, sino también de otras zonas pilosas del cuerpo, como las cejas, las pestañas, la barba o el vello corporal, ya que la alopecia areata no se limita siempre a la cabeza. La exploración incluye igualmente las uñas, donde pueden observarse alteraciones típicas que facilitan el diagnóstico, como estrías, fragilidad o una superficie rugosa.
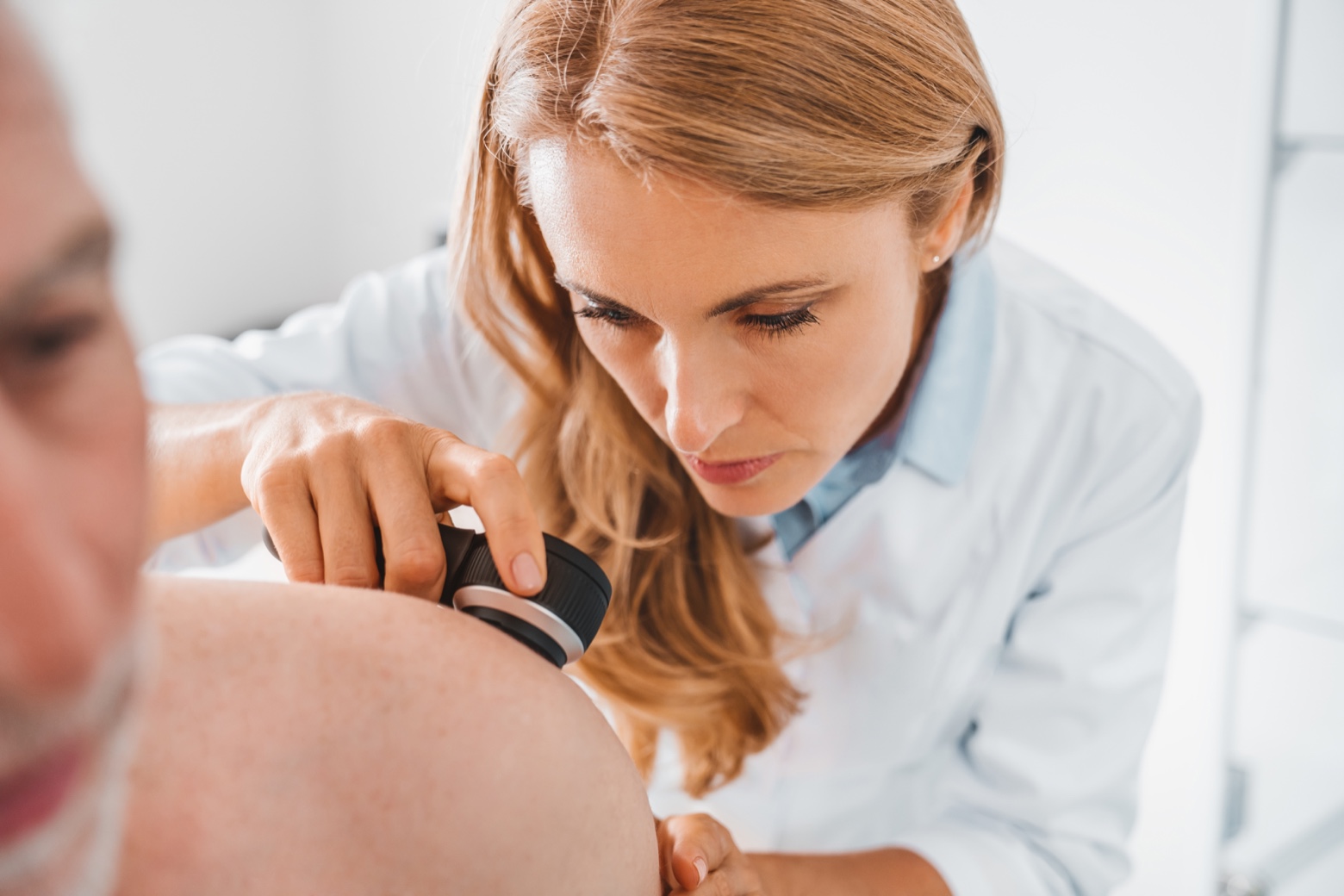
Una herramienta clave en la consulta es la tricoscopia, una técnica de dermatoscopia aplicada al cuero cabelludo. Se trata de un procedimiento sencillo, rápido y no invasivo que permite observar con aumento los folículos pilosos y el tallo del cabello. Gracias a la tricoscopia, el especialista puede identificar signos muy característicos de la alopecia areata, como los llamados pelos en “signo de exclamación”, restos de pelo roto o los puntos amarillos.
En la mayoría de los casos, no es necesario realizar pruebas complementarias para confirmar la alopecia areata. Sin embargo, en situaciones concretas puede solicitarse un análisis de sangre, especialmente si existen síntomas o antecedentes que inciten a sospechar sobre la presencia de otras enfermedades autoinmunes asociadas, como alteraciones de la función tiroidea.
La biopsia cutánea se reserva para casos excepcionales, cuando los síntomas no son del todo claros o cuando es necesario diferenciar la alopecia areata de otras causas de caída del cabello, como la tiña del cuero cabelludo, la tricotilomanía o el lupus.
Tratamiento de la alopecia areata: ¿Qué opciones hay?
En la actualidad no existe un tratamiento curativo para la alopecia areata, lo cual no significa que no haya opciones para mejorarla.
En muchos pacientes se produce una repoblación espontánea del cabello y los tratamientos disponibles pueden ayudar a recuperar una cantidad de pelo estéticamente aceptable, mejorando así la calidad de vida.
En todo caso, el tratamiento debe ser individualizado y dependerá de factores como la edad, la extensión de la alopecia y el impacto emocional. Según el Manual MSD para profesionales, algunas de las opciones terapéuticas incluyen:
- Corticoides tópicos o intralesionales (inyecciones locales).
- Minoxidil.
- Inmunoterapia tópica con difenciprona en casos extensos.
- Corticoides orales en pulsos, como la dexametasona.
- Inmunosupresores sistémicos (metotrexato, ciclosporina, azatioprina) en casos refractarios.
- Soluciones cosméticas como las prótesis capilares, las pelucas o las técnicas de camuflaje pueden ser de gran ayuda, especialmente en fases activas de la enfermedad.
- Apoyo psicológico para sobrellevar el impacto emocional de la alopecia, especialmente en población infantil y adultos jóvenes.
Asimismo, se está estudiando el uso de nuevas terapias, como los inhibidores de la cinasa Janus (JAK), que han mostrado resultados prometedores en formas graves, aunque su uso requiere un control médico estrecho.
Cuida tu salud con HM Hospitales
La alopecia areata es una afección que se encuadra en el ámbito de la Dermatología. HM Hospitales cuenta con esta especialidad, enfocada en el diagnóstico y tratamiento de las enfermedades de la piel, el pelo y las uñas. Algunas de las técnicas diagnósticas que utilizan nuestros especialistas son la biopsia de piel y la dermatoscopia. Este tipo de afecciones también pueden afectar a la autoestima y para atender las necesidades de nuestros pacientes en este sentido contamos además con consultas de psicología clínica.
Recuerda que este artículo tiene un fin divulgativo y no sustituye a una consulta médica. Ante cualquier duda, pide cita con el especialista adecuado.